結直腸癌作爲我國發病率位居第二的惡性腫瘤,其患病人羣正逐年擴大。面對這一疾病,科學規範的診療流程是戰勝腫瘤的關鍵。本文將系統梳理結直腸癌從診斷到康復的七大核心步驟,爲患者及家屬提供清晰的應對框架,助力理性應對疾病挑戰。
第一步:精準診斷,鎖定 “敵人” 證據
結直腸癌的早期信號往往隱匿,但其典型症狀具有明確指向性,包括:
1.消化道症狀:便血、大便習慣異常(如交替出現的便祕與腹瀉、排便後仍有便意的 “裏急後重感”);
2.梗阻相關症狀:腹脹、持續性腹痛、停止排氣排便;
3.局部體徵:腹部可觸及的腫塊;
4.全身表現:不明原因的貧血、體重驟降、低熱、乏力。
一旦出現上述症狀,需立即就醫並通過腸鏡檢查明確診斷 —— 腸鏡不僅能直觀觀察腸道黏膜病變,更可在可疑區域取組織進行病理活檢,通過顯微鏡下觀察細胞形態,最終確認是否爲癌細胞,爲後續治療提供 “金標準” 依據。
第二步:專科就診,確立抗癌 “指揮官”
確診結直腸癌後,首要任務是尋求專業醫療團隊的支持。建議前往正規醫院的胃腸外科 / 結直腸外科或腫瘤科,由專科醫生擔任 “抗癌指揮官”。這類醫生具備豐富的腫瘤診療經驗,能夠結合患者病情制定個體化方案,明確治療階段的核心目標與具體步驟,避免因診療方向偏差延誤病情。
第三步:全面檢查,摸清 “敵人” 範圍
治療前的全身評估是制定方案的基礎,如同作戰前的 “偵察”,需通過影像學檢查明確腫瘤的分佈、大小及侵犯程度。常用檢查及功能如下:
1.CT 檢查(電子計算機斷層掃描)
核心優勢:掃描速度快,密度分辨率高,能夠快速對全身範圍進行掃描,對病變的顯示較爲精細,如同全身 “偵察機”。
適用場景:作爲初始全面評估的關鍵手段,針對結直腸癌患者,會重點對腹部、胸部、盆腔等部位進行掃描,排查腫瘤原發竈情況及是否存在遠處轉移。
2.MRI 檢查(核磁共振成像)
核心優勢:對軟組織的分辨率極高,能清晰呈現器官及組織的細微結構,但存在掃描速度慢、掃描厚度較厚的特點,更適合固定位置的深度檢查。
適用場景:常用於盆腔、直腸、肝臟等特定部位的評估,比如判斷直腸周圍組織受腫瘤侵犯的程度、發現肝臟內的微小病竈等。
3.PET-CT 檢查(正電子發射計算機斷層掃描)
核心優勢:除了能清晰顯示腫瘤包塊的形態與位置外,還可判斷包塊是否具有活性,從而更精準地掌握腫瘤的惡性程度及分佈情況,在免疫治療時代作用愈發重要。
適用場景:精準評估腫瘤活性,輔助判斷腫瘤是否存在隱匿性轉移,同時在免疫治療過程中可用於療效監測,爲治療方案調整提供依據。
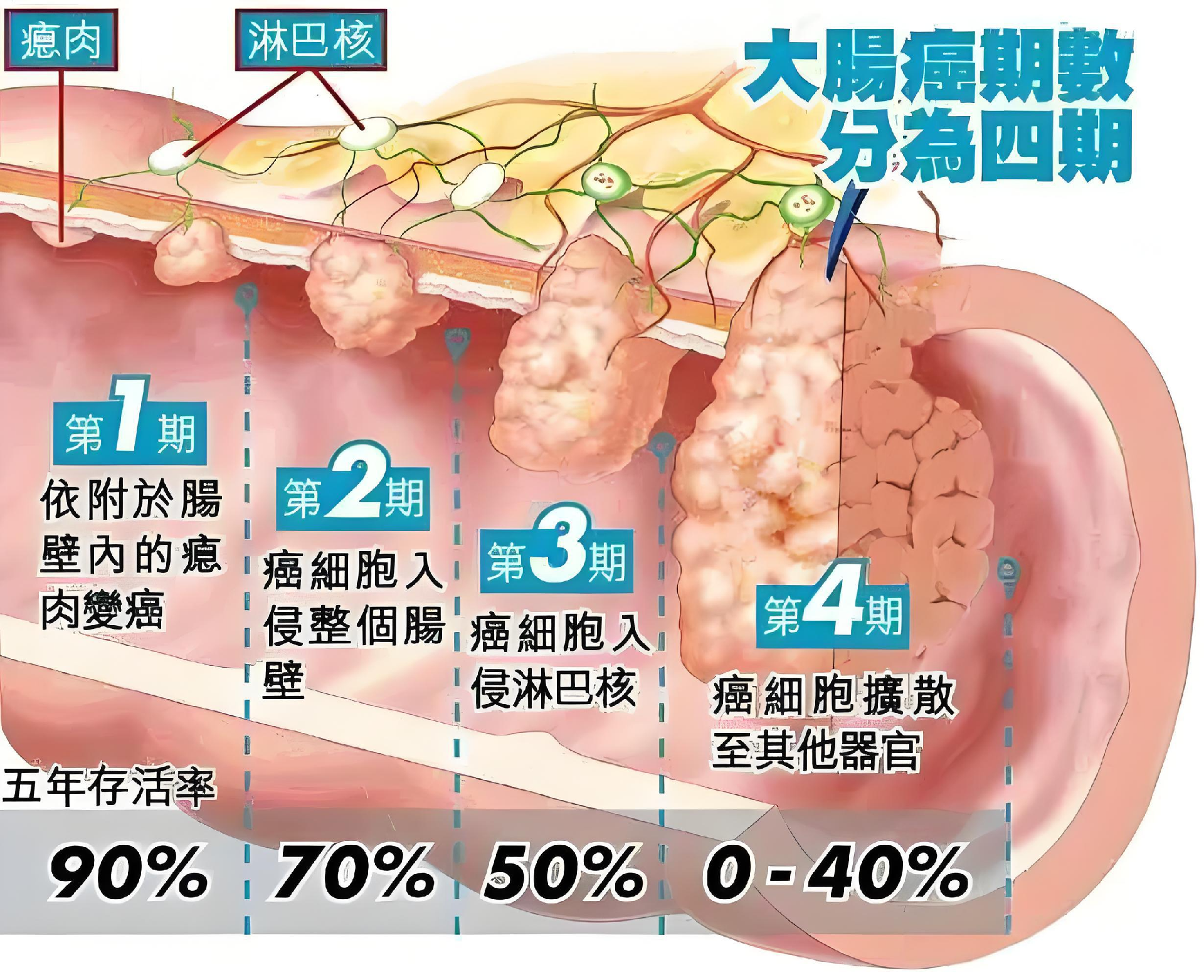
通過上述檢查,醫生將依據國際通用的TNM 分期系統(T:腫瘤原發竈侵犯深度;N:區域淋巴結轉移情況;M:遠處轉移情況),確定患者屬於 I 期至 IV 期的具體階段,爲後續治療策略提供關鍵依據。
第四步:基因檢測,解析 “敵人” 能力
除影像學評估外,基因檢測是深入瞭解腫瘤生物學特性的重要手段,尤其對治療方案選擇具有指導意義:
基礎檢測:所有分期患者均建議進行微衛星不穩定性(MSI)/ 錯配修復基因(MMR)檢測,該指標不僅與預後相關,還能預測免疫治療的敏感性;
晚期專項檢測:IV 期患者需額外檢測 KRAS、NRAS、BRAF、HER2 等基因,這些基因突變狀態直接決定靶向藥物的選擇 —— 例如 BRAF 突變患者可能需要聯合靶向治療,HER2 擴增患者可使用抗 HER2 藥物。
儘管基因檢測耗時較長,但精準的檢測結果能爲後續治療 “精準導航”,避免盲目用藥。
第五步:個體化方案,制定抗癌 “作戰計劃”
結直腸癌的治療手段已形成 “手術 + 藥物 + 放療” 的綜合體系,醫生會根據患者分期、身體狀況等因素制定方案,核心原則如下:
I 期患者:腫瘤侷限於腸壁內,無淋巴結及遠處轉移,以外科手術根治切除爲主,術後通常無需輔助治療;
II-III 期患者:腫瘤侵犯腸壁全層或伴有區域淋巴結轉移,需通過多學科會診(MDT) 決定順序 —— 部分患者可直接手術,術後補充化療;部分腫瘤較大或位置特殊的患者,需先進行術前化療 / 放化療,縮小腫瘤後再手術;
IVa 期患者:腫瘤伴有可切除的遠處轉移(如孤立肝轉移、肺轉移),MDT 團隊會評估初始手術可能性:若轉移竈與原發竈可同時切除,優先手術;若初始無法切除,先通過藥物治療控制病竈,待達到手術條件後再幹預;
IVb 期患者:腫瘤伴有廣泛遠處轉移,治療以藥物治療(化療、靶向治療、免疫治療)爲主,目標是控制病情進展、改善生活質量。
第六步:動態評估,調整 “作戰策略”
治療過程中需定期複查,動態監測療效並及時調整方案,不同分期患者的評估節點不同:
I 期患者:術後根據病理結果確認是否需進一步治療;
II-III 期 / IVa 期患者:若先手術,術後依據病理報告制定輔助治療方案;若先進行術前化療 / 放化療,治療 2-3 個月後複查影像學,評估腫瘤縮小情況,判斷是否具備手術條件;
IVb 期患者:每 2 個月進行一次療效評估,通過影像學、腫瘤標誌物(如 CEA、CA19-9)等指標,判斷是否有手術或局部治療(如射頻消融)的機會。
第七步:長期監測,守護抗癌 “最終勝利”
結直腸癌的治療並非 “一勞永逸”,長期管理是防止復發、保障生存質量的關鍵:
規律複查:早期患者需遵醫囑定期進行腸鏡、腫瘤標誌物、影像學檢查,監測病情變化;晚期患者則需長期隨訪,及時發現病情進展;
生活方式干預:堅持適度運動(如散步、太極拳),可促進血液循環、增強免疫力;飲食上以高纖維、富含維生素的瓜果蔬菜爲主,避免辛辣刺激、易產氣食物,減少腸道負擔;
心態調節:早期患者經規範治療後 5 年生存率較高,可快速回歸正常生活;晚期患者需做好 “持久戰” 準備,保持積極心態,配合長期治療。
結直腸癌的診療是一場需要科學規劃、長期堅持的戰役。從精準診斷到個體化治療,再到長期康復管理,每一步都需醫患協同、理性應對。願所有患者都能通過規範診療,在抗癌 “腸” 路上穩步前行,最終迎來康復的曙光。





